Gūžas locītava ir lielākā locītava mūsu ķermenī. Tam ir eņģes konfigurācija, kas ļauj pārvietoties dažādās plaknēs. Tajā pašā laikā locītavu ieskauj spēcīgas saites un muskuļi. Gūžas locītavas uzņemas galveno slodzi, ejot, skrienot vai nesot smagu slodzi. Koksartroze (cits gūžas locītavas artrozes nosaukums) ir diezgan izplatīta gan veciem, gan jauniem cilvēkiem. Kad tas sākas, tas var palikt nediagnosticēts ilgu laiku, jo redzams gurnu kustību ierobežojums nerodas uzreiz.
Bieži vien pacienti bez ārsta apskates un nesniedzot visas sūdzības, sāk ārstēt jostas-krustu daļas osteohondrozi vai ceļa locītavu artrozi bez redzama efekta. Tikmēr neārstētā slimība progresē un noved pie klibuma, pastāvīgām sāpēm, kājas saīsināšanas, nespējas saliekties un izstiepties. Un ārstēšana šajā posmā ir iespējama tikai ķirurģiski, tas ir, locītava ir jāaizstāj ar protezēšanu.
Koksartrozes cēloņi
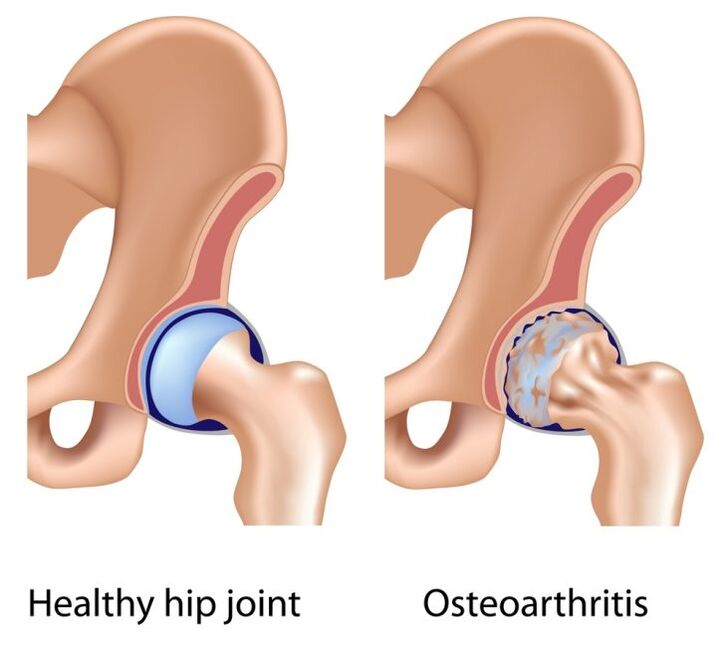
Primārā gūžas locītavas artroze biežāk attīstās cilvēkiem, kas vecāki par 40 gadiem. Tās cēloņi vēl nav pētīti. Hialīna skrimslis, kas pārklāj locītavu virsmas un nodrošina slīdēšanu, sāk retināt un sabrukt. Sakarā ar palielinātu berzi un spiedienu uz kauliem uz tiem parādās kaulu spuras. Locītava ir deformēta, kustības tajā ir ierobežotas. Primārās koksartrozes gadījumā bieži tiek skartas gan ceļa locītavas, gan mugurkauls.
Sekundārā artroze attīstās uz dažādu slimību fona:
- Gūžas displāzija. Šis termins attiecas uz iedzimtu šīs locītavas sastāvdaļu nepietiekamu attīstību bērnam. Tā rezultātā augšstilba kaula galva nav centrēta, kā vajadzētu būt acetabulum. Ir trīs displāzijas veidi: gūžas preluksācija, subluksācija un dislokācija. Ar iedzimtu dislokāciju augšstilba kaula galva atrodas ārpus ligzdas un, ja netiek veikta atbilstoša ārstēšana, pēc tam attīstās artroze.
- Aseptiskā nekroze. Ciskas kaula galvas kaulu audi sāk izšķīst asins piegādes traucējumu dēļ. Kaulu audi ir fokāli rezorbēti, locītavas galva ir deformēta. Artroze attīstās sekundāri.
- Legg-Calvé-Perthes slimība. Tā ir augšstilba kaula galvas osteohondropātija, kas rodas bērniem vecumā no 3 līdz 14 gadiem, galvenokārt zēniem. Parasti rodas komplikāciju rezultātā pēc infekcijas procesiem, kā arī traumām, fiziskai pārslodzei un vielmaiņas slimībām. Galvas skrimšļa zona nav labi apgādāta ar asinīm, kas izraisa šīs zonas nekrozi un locītavas deformāciju.
- Iekaisumi, infekcijas. Ja attīstījies gūžas locītavas artrīts, sinoviālais šķidrums zaudē savas eļļojošās īpašības, sabiezē locītavas odere, hialīna skrimslis tiek pakļauts mehāniskai slodzei, vienlaikus locītavā rodas vielmaiņas traucējumi.
- Traumas: sasitumi, augšstilba kaula lūzumi, acetabulum, gūžas mežģījumi, hroniskas traumas, tas ir, sistemātiski saņemtas mikrotraumas.
- Gūžas locītavas pārslodze, kas saistīta ar sportu un profesionālo darbību. Piemēram, ilgstoša staigāšana bez atpūtas, vibrācijas efekti, pastāvīga lēkšana un lielas slodzes nešana ir nevēlama locītavai. Bērna vai pusaudža muskuļu korsete ne vienmēr var kompensēt šādas slodzes.
- Palielināts ķermeņa svars, īpaši jaunā vecumā, kad skrimšļi vēl nespēj izturēt lielas aksiālās slodzes. Turklāt šādiem pacientiem parasti ir vielmaiņas traucējumi.
- Pati koksartroze nav iedzimta, taču ģenētiski radiniekiem var būt noteikta skrimšļa audu struktūra, vielmaiņas traucējumi, kas noved pie artrozes attīstības. Tāpēc ir vērts padomāt, vai locītavu slimības neslimo vecākiem vai attālākiem radiniekiem.
- Osteoporoze. Šīs slimības neaizsargātā vieta ir augšstilba kakls. Tās struktūra kļūst retāka, ir iespējami patoloģiski lūzumi. Tas viss sekundāri noved pie artrozes.
- Cukura diabēts. Šajā gadījumā artroze attīstās asinsvadu darbības traucējumu dēļ.
- Polineuropatija ar traucētu jutību kājās.
- Citu muskuļu un skeleta sistēmas daļu slimības. Tie ietver: skolioze, artroze un ceļgalu traumas, plakanās pēdas. Mainās gūžas locītavu slodzes sadalījums, samazinās triecienu absorbējošās īpašības, kā rezultātā cieš skrimšļa pārklājums.
Koksartrozes simptomi
Lai novērstu slimību un tās agrīnu diagnostiku, ir svarīgi zināt gūžas locītavas artrozes (koksartrozes 1. stadijas) pazīmes:
- Sāpes, kas periodiski rodas pēc fiziskās aktivitātes. Specifiskas sāpju sajūtas var lokalizēt cirkšņa apvidū, sānos, gūžā vai ceļgalā. Pēc atpūtas viņi iet prom, tāpēc tiem netiek piešķirta nekāda nozīme. Tikmēr tā ir satraucoša zīme.
- Neliels gurnu rotācijas ierobežojums (uz iekšu un uz āru). To var viegli pārbaudīt, guļot uz muguras, visu kāju griežot pulksteņrādītāja virzienā un pretēji pulksteņrādītāja virzienam.
- Rentgena starojums var atklāt nelielu nevienmērīgu locītavas spraugas sašaurināšanos.
Ar 2. stadijas artrozi pazīmes ir izteiktākas:
- Sāpes rodas locītavas projekcijā, visbiežāk cirkšņa krokā, un tās tiek novērotas arī miera stāvoklī.
- Ierobežojumi parādās ne tikai pagriežot kāju, bet arī nolaupot gurnu uz sāniem. Kustības locītavā ir nedaudz sāpīgas, īpaši ekstremālās pozīcijās (ar maksimālu gūžas nolaupīšanu, kājas saliekšanu vēdera virzienā).
- Rentgenā var redzēt mērenu locītavas spraugas sašaurināšanos un izolētus kaulu izaugumus acetabuluma malās. Cistas var veidoties arī augšstilba galvas kaulu struktūrā.
Gūžas locītavas artroze 3. stadijā ir viegli diagnosticējama, tās simptomi ir smagi:
- Sāpes locītavā slodzes laikā, naktī.
- Klibums, pacienti bieži lieto spieķi.
- Izteikts kustību ierobežojums locītavā, kā rezultātā cilvēkam ir grūti uzvilkt zeķes vai uzvilkt apavus.
- Kāja kļūst plānāka augšstilba un apakšstilba muskuļu hipotrofijas dēļ. Vājinās arī sēžamvietas muskuļi.
- Kāju ir iespējams saīsināt tās nepilnīgas pagarinājuma un augšstilba galvas deformācijas dēļ. Tā rezultātā veidojas jostasvietas skolioze (sānu izliekums), un jostas-krustu daļā parādās sāpes.
- 3. posma pazīmes, ko atklāj rentgena stari, ir izteikta locītavas spraugas sašaurināšanās līdz tās pilnīgai neesamībai, kaulu izaugumi, gūžas locītavas galvas un kakla deformācija.
Diagnostika
Diagnozē liela nozīme ir subjektīvo sūdzību noskaidrošanai, anamnēzes apkopošanai, simptomu izvērtēšanai, kā arī stadijas precizēšanai - rentgenogrāfija, CT un MRI. Datortomogrāfija ļauj detalizēti izpētīt gūžas locītavas kaulu struktūru, un magnētiskās rezonanses metode vizualizē mīkstos audus, locītavas kapsulas stāvokli un sinovīta klātbūtni.
Ārstēšana
Koksartrozes terapija ir atkarīga no procesa stadijas un vairumā gadījumu ietver virkni procedūru. Protams, jo agrāk tiek uzsākta ārstēšana, jo lielāka ir tās efektivitāte.
- Konservatīvā ārstēšana
- Narkotiku terapija. Sāpju mazināšanai nesteroīdos pretiekaisuma līdzekļus lieto tablešu, svecīšu vai intramuskulāru injekciju veidā. Tādas zāļu formas kā ziedes, želejas, krēmi nav pietiekami efektīvas, jo gūžas locītavu ieskauj lieli muskuļi un zemādas audi. Nav ieteicami ilgstoši nesteroīdo pretiekaisuma līdzekļu kursi, jo ir blakusparādības uz sirds un asinsvadu sistēmu un kuņģa-zarnu traktu. Lai viņiem palīdzētu, ārsts var izrakstīt zāles, kas mazina muskuļu spazmu - muskuļu relaksantu. Smagu iekaisumu gadījumos var būt nepieciešami intraartikulāri glikokortikoīdi. Hondroprotektori ir viena no galvenajām zāļu grupām koksartrozes ārstēšanai. Tos ievada gan intramuskulāri, gan intraartikulāri; vieglākos gadījumos var lietot tablešu formā. Šo zāļu mērķis ir uzlabot skrimšļa audu atjaunošanas procesus un palēnināt to deģenerāciju. Ārsts var arī izrakstīt asinsvadu zāles, lai uzlabotu vietējo asinsriti.
- Fizioterapija. Viņas procedūras uzlabo asinsriti locītavu zonā un atslābina muskuļus. Tie ir UHF, magnētiskā terapija, lāzerterapija, diadinamiskās strāvas, elektroforēze. Mērķis - pēc individuālajām indikācijām.
- Ārstnieciskā masāža. Neaizstājams koksartrozes ārstēšanas veids: mazina muskuļu spazmas, labvēlīgi ietekmē asinsriti un sistemātiski stiprina muskuļus.
- Ārstnieciskā vingrošana. Uzlabo asinsriti un nostiprina locītavas muskuļu korseti. Koksartrozes gadījumā ieteicamie vingrinājumi (veikti uz cieta balsta):
- “velosipēds” guļus stāvoklī;
- guļot uz muguras, ar roku satveriet ceļgalu un velciet to pret vēderu, un dariet to pašu ar otru kāju;
- guļot uz muguras, salieciet ceļus, piespiediet zoles pie grīdas un paceliet iegurni, turiet šajā stāvoklī;
- guļot uz muguras, pārvietojiet augšstilbu pēc iespējas tālāk uz sāniem;
- sēžot uz krēsla, izspiediet bumbu starp augšstilbiem;
- guļot uz muguras, pagrieziet kājas iekšā un ārā;
- stāvot ar labo kāju uz neliela pacēluma un turot balstu ar rokām, šūpojiet kreiso kāju uz priekšu un atpakaļ un pa kreisi un pa labi, tad dariet to pašu, mainot kāju.
- Ķirurģiskā ārstēšana. Endoprotezēšana, tas ir, locītavas aizstāšana ar mākslīgo, tiek veikta koksartrozes 3. stadijā, ja ir ekstremitāšu saīsinājums, pastāvīgas sāpes un smaga kontraktūra. Endoprotezēšana var būt cementēta (osteoporozes klātbūtnē) vai bezcementēta. Pati protēze var būt vienpolāra (tikai galvas nomaiņa) un kopējā (abu komponentu nomaiņa). Jau nākamajā dienā pēc operācijas atsevišķi vingrošanas terapijas elementi tiek veikti guļot gultā, pacients var piecelties kājās, bet pagaidām neatbalstot kāju, bet dažas dienas vēlāk - ar kruķiem. Pēc 2-3 mēnešiem kruķi vairs nebūs vajadzīgi un būs atļauta pilna svara nešana uz kājas. Pacientiem, kuriem ir veikta endoprotezēšana, ieteicams veikt rehabilitāciju, kas sastāv no fizikālās terapijas, masāžas un fizikālās terapijas. Vairumā gadījumu ekstremitāšu funkcija tiek atjaunota. Protēzes kalpošanas laiks ir no 10 līdz 20 gadiem, pēc tam to nomaina pret jaunu.
Koksartrozes profilakse
Profilakses pasākumi ir ļoti svarīgi, jo īpaši, ja šajā jomā ir bijusi gūžas displāzija, lūzumi, smagi sasitumi vai strutojoši procesi.
- Izvairīšanās no smaguma celšanas un lēkšanas (īpaši no augstuma). Centieties ilgstoši neatrasties uz kājām.
- Ķermeņa svara kontrole (samazināt miltu produktu, galda sāls, saldās, stiprās tējas un kafijas patēriņu uzturā). Liekais svars palielina gūžas locītavas artrozes risku.
- Dozēti fiziski vingrinājumi, kuru mērķis ir stiprināt augšstilbu un sēžamvietas muskuļus (riteņbraukšana vai velotrenažieris, peldēšana, ārstnieciskā vingrošana).
- Ja ir ar vielmaiņu saistītas slimības (cukura diabēts, ateroskleroze), tās ir jākompensē.
Atbilstība profilakses pasākumiem, agrīna koksartrozes atklāšana un adekvāta ārstēšana ir šīs slimības pozitīvas prognozes atslēga.
Pie kura ārsta man jāsazinās?
Ja jūtat sāpes kājā vai gūžas locītavā, jums jākonsultējas ar ārstu. Viņš noteiks primāros diagnostikas pasākumus, jo īpaši gūžas locītavas rentgenu. Pēc slimības stadijas noteikšanas pacients tiks nosūtīts pie reimatologa vai ortopēda. Uztura speciālists un endokrinologs var sniegt papildu palīdzību svara zaudēšanā un slimības progresēšanas palēnināšanā. Sievietēm būtu lietderīgi konsultēties ar ginekologu, lai izrakstītu hormonu aizstājterapiju osteoporozes profilaksei.
























